部門・ センターのご紹介
 医療関係の皆さまへ
医療関係の皆さまへ
※国際骨粗鬆症財団からCapture the Fracture®【銅賞】と評価されました!
この認定制度は、国際骨粗鬆症財団(IOF:骨粗鬆症の治療、予防、啓蒙活動に取り組む国際機構)が高齢者の二次骨折(2回目以降の骨折)予防のため、「骨粗しょう症の評価や治療」「二次骨折予防のための追跡調査・予防活動システム」など13項目に及ぶ審査を行い、「金賞」「銀賞」「銅賞」とした評価認定を行うものです。
当院は2017年から骨粗しょう症による高齢者の脆弱性骨折の二次骨折予防を行うため、医師や看護師、薬剤師、セラピスト、放射線技師、社会福祉士、歯科衛生士などの多職種スタッフがそれぞれの専門性を発揮し、「チーム医療」によって骨粗しょう症の治療や骨折予防にあたる「骨粗鬆症リエゾンサービス」を行ってまいりました。
このたび当院の取り組みが、国際的評価機構に「銅賞」と評価され(福岡県下で金・銀・銅含めて5施設目)、これからも病診・病病、医科歯科連携を軸に、患者さんが少しでも長く人生を謳歌できるよう活動してまいります。
下記のURLから世界中のCAPTURE The FRACTURE認定施設が一覧できます。https://www.capturethefracture.org/map-of-best-practice
診療科の基本方針と特徴
当科は日本脊椎脊髄病学会認定脊椎脊髄外科指導医及び専門医1名で診療をおこなっておりますが、後述するほとんどの脊椎脊髄領域の疾病に対応しています。
特に骨粗鬆症性椎体骨折は国内有数の手術件数があり、早期ADL回復を目的とした早期BKPを中心に行なっています(BKP手術指導医資格あり)。また、腰椎椎間板ヘルニアに対しては内視鏡での手術を行なっております(脊椎内視鏡手術・技術認定医資格あ り)。さらに腰椎前方固定術であるXLIFも行なっております(XLIF認定医資格あり)。また、難症例については全国トップクラスの脊椎外科有志の会で情報を共有し治療法を検討しています
診療内容
主な対象疾患とそれに対する当院での主な手術方法
○ 腰椎椎間板ヘルニアや腰部脊柱管狭窄症(変性すべり症や分離すべり症を含む)
- コンドリアーゼ注入療法、内視鏡下椎間板摘出術(MED)・椎弓形成術(MEL)
- 後方椎体固定術(MIS-TLIF/PLIF)
- 前後方同時固定術(XLIF)
○ 骨粗鬆症や外傷による脊椎椎体骨折(圧迫骨折・破裂骨折・脱臼骨折)
- 経皮的椎体形成術(BKP, VBS)
- 後方固定術
- 前後方同時固定術(XLIF)
○ 頚椎椎間板ヘルニアや頚椎症性神経根症、頚椎症性脊髄症(後縦靱帯骨化症を含む)
- 椎弓形成術
- 前方椎体固定術
○ 胸椎黄色靱帯骨化症
- 後方除圧固定術
- 化膿性脊椎炎
○転移性骨腫瘍
- 後方(除圧)固定術
診療実績
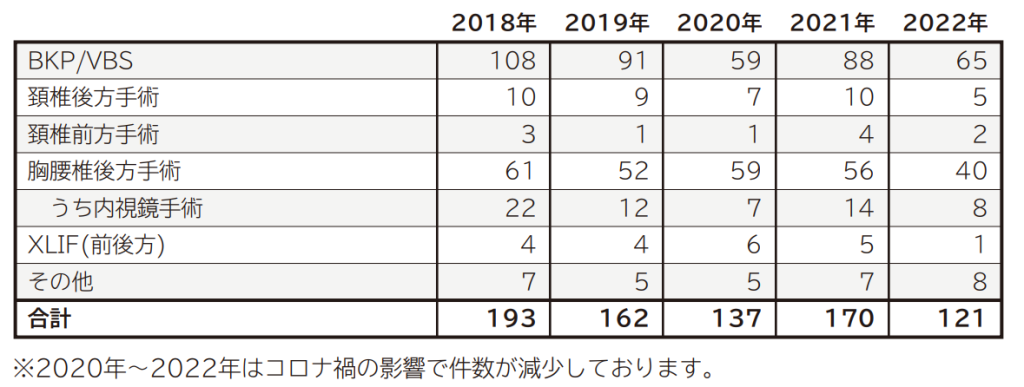
対応可能な疾患と治療法について
腰椎椎間板ヘルニア
病気について
腰椎と腰椎の間にクッションの役割をはたす椎間板があります。椎間板は生まれつき強度の違いがあり、さらに年を取るにつれてみずみずしさがなくなっていきます。この椎間板に力が加わると、椎間板の内容物が飛び出すことがあり、これを椎間板ヘルニアと呼びます。働き盛りの年代に多い病気です。 このヘルニアが神経を圧迫すると殿部やあしに痛み、しびれ、麻痺などが出現します。腰痛はないこともあります。また、まれですが、腰の神経の中心部分の「馬尾(ばび)」が強く圧迫されると排尿や排便の障害を生じることがあります。
診断にはレントゲン検査だけでなくMRIによる検査が必要です。場合によっては脊髄造影、造影後CTを行うこともあります。
治療について
通常は保存的治療(薬、注射、リハビリなど)を行うことで改善する方が多いですが、下肢症状が激しい場合やなかなかよくならない場合、麻痺が進行する場合、排尿排便障害がでてくるような場合には手術が必要になります。当院では低侵襲手術である内視鏡下椎間板摘出術(MED)を基本方針としていますが、腰痛が強い場合、腰椎が不安定な場合、再発の場合など、症例によってはボルトを用いた腰椎制動術・固定術を行います。(MEDについてはこちら)
腰部脊柱管狭窄症・腰椎変性すべり症
病気について
背骨には神経の通り道である「脊柱管」と呼ばれるトンネルがあります。加齢と主に脊柱管を構成している骨、靭帯、椎間板などが変形して脊柱管が狭くなってきます。腰椎部で狭くなった状態を腰部脊柱管狭窄症と呼びます。変性すべり症は、腰部脊柱管狭窄症のなかの一つで、上下の腰椎が前後にずれることで神経の通りが狭くなるものをいいます。中年以降の女性によく見られ、第4番目の腰椎に多く認められます。腰部脊柱管狭窄症は50歳代以降から増えてきます。中を通っている神経が圧迫され、あしの痛みやしびれ、麻痺が発生します。時には、股間の灼熱感、残尿感、便秘などの膀胱・直腸障害が発生します。これらの症状は主に起立・歩行時に悪化するため、途中で前かがみになったり、座ったりすると改善します。そのため、長距離を続けて歩くことができず、歩行と休息を繰りかえす間欠跛行という状態になります。診断はレントゲン検査だけでは不十分なためMRIによる検査が必要です。一部の方を除き、脊髄造影を行い、その結果を踏まえて手術の計画を立てます。
治療について
保存療法が原則です。腰痛が強い場合は、その間コルセットを装用し腰に負担のかかる動作を避けることが重要です。痛みが軽減してきたら腰周囲のストレッチや筋力強化をおこないます。足の痛みやしびれが強い場合は、神経ブロック療法などを試みることもありますが、改善の得られない方は除圧術や固定術などの手術が必要となります。除圧術は内視鏡下椎弓切除術(MEL)を基本方針としていますが、従来法で行う場合もあります。不安定であったり、変形を伴っていたりする場合は腰椎制動術・固定術を行います。
腰椎分離症・分離すべり症
病気について
腰椎の「関節突起間部」といわれる部分に骨折が起き、骨の連続性が絶たれてしまっている(分離している)ものを言います。主に5番目の腰椎におこり、スポーツを行なう学童期に多く発症することから原因は腰にかかる繰り返しの力による疲労骨折と考えられています。一部遺伝も関与しているともいわれています。腰痛が主な症状ですが、運動時には腰痛があっても普段はあまり症状がないことが多く、放置されていることも少なくありません。 早期診断にはX線だけでなく、CTやMRIなどの検査が必要です。
治療について
「早期」にコルセット、運動禁止などの適切な保存的治療を行うことで骨折した部分の癒合の確率が高まりますが、進行してしまうと治療も長くかかり、癒合の確率も下がります。 さらに、これを放置した場合下の腰椎との間が不安定になりずれを生じることがあります(脊椎分離すべり症)。あしの痛みやしびれが出ることもあり、腰椎固定術、分離部修復術などを行うこともあります。
骨粗鬆症、脊椎椎体骨折
病気について
骨粗鬆症とは、骨の強度が落ちてスカスカになり骨折しやすい状態になったものをいいます。 骨の強度は量(密度)だけでなく質も重要と言われています。加齢や女性の閉経後に多く見られ、軽微な外傷で脊椎・手関節・大腿骨などの骨折が起こりやすくなります。
明らかな外傷がなくても脊椎骨折を生じる場合があり背中や腰が痛くなります。症状の強さは動けないぐらい痛い人から、生活に支障がない人までさまざまです。
診断はレントゲンだけでは難しいことが多く、CT,MRIを行わないとわからないこともあります。 潰れた脊椎は元の形には戻らないので痛みがとれた後にも背中が丸くなったり、背が低くなったりします。
また、いちど骨折を起こしたり、背中が丸くなったりすると次々に骨折を引き起こすことから、早期診断・治療が重要です。
治療について
骨量の減少がみられる場合、骨の量を増やしたり骨を強くする薬物を投与します。
脊椎椎体骨折がおきた場合は、コルセットを使用して痛みを和らげたり変形の防止につとめます。安静、コルセットといった保存治療が原則ですが、当院では数週間厳密な治療を行っても痛みが半減しない場合は、患者様と相談の上、BKP(バルーンカイフォプラスティー)というセメントを注入する新しい治療をおこなうこともあります。(BKPについてはこちら)
脊椎の損傷が高度であったり、神経が障害され麻痺を生じている場合は金属を用いた固定術を行うこともあります。 当院ではこの病気、怪我に対して近隣の病院、医院と連携して治療を行っております。お気軽にご相談ください。
連携医療機関(五十音順):太田整形外科、片井整形外科病院、仲原病院、ばばクリニック、宏洲整形外科医院、正信会水戸病院、みやふさ整形外科、八尋整形外科医院
頚椎症性神経根症(頚椎椎間板ヘルニアを含む)・頚椎症性脊髄症(後縦靭帯骨化症を含む)
病気について
頚椎にも腰椎と同じく神経の通り道である「脊柱管」と呼ばれるトンネルがあります。また、神経は「脊髄」と呼ばれる本幹とそこから左右に伸びる「神経根」と呼ばれる枝から構成されます。加齢と主に脊柱管を構成している骨、靭帯、椎間板などが変形して脊柱管が狭くなってきます。「脊髄」は下半身につながっており、「神経根」は腕の方につながっていますので圧迫される部位によって症状の出方が変わってきます。神経根が圧迫されると、片側の頚部から肩および肩甲骨・腕・手指に痛みやしびれを生じ、筋力低下が起きることもあります。一方、脊髄が圧迫されると、手指の細かな運動がしづらくなったり(巧緻運動障害)、歩行障害(痙性歩行)や頻尿、尿閉、尿失禁など(膀胱直腸障害)が出現します。
診断はレントゲン、MRIは必須で、手術も検討する場合は脊髄造影検査を行うことが一般的です。肘部管症候群や手根管症候群などの末梢神経障害を併発している可能性がある場合は、神経生理学検査を行います。
治療について
神経根症状の場合は生活の改善、頚椎カラーや内服などの保存的治療を2、3ヶ月行うとほとんどの方は改善しますが、脊髄症状がある場合は改善が悪く早期に手術を要する場合もあります。手術は主に前方固定術、後方除圧術の2種類がありますが、病変の部位や頚椎の並び方などで総合的に判断します。神経障害を長期間放置した場合には回復が悪くなることもあり、上記の様な症状を自覚した場合には早めに受診してください。
内視鏡下腰椎椎間板摘出術(MED)
内視鏡下腰椎椎間板摘出術(MED)とは
1997年にアメリカで開発されたMicroEndoscopic Discectomy、つまり腰椎椎間板ヘルニアに対する内視鏡を用いた手術方法のことです。 日本に導入されて10年以上経ちますが、器械が非常に高価であり、また高度な技術を要するため、このMEDを行っている施設はまだ少数です。 さらにこの専門資格である脊椎内視鏡手術・技術認定医を持った医師は全国でも非常に少ない(資格保有者がいない県もあります)のですが、当院にはこの認定医が1名勤務しております。
MEDの利点
- 従来の方法より傷が小さい(約2cm)
- 術後の回復が早く、入院期間も短い(数日から1週間程度)
- 社会復帰、スポーツ復帰のためのリハビリが早期に行える
MEDの実際
傷は指1本が入るくらいです。
モニターを見ながら行います。
器械は全て内視鏡専用のものを使用します。
一般的な術前後の流れ
| 手術前日 入院 | 術前の準備をします (必要に応じて全身検査を追加実施します) 夕食までは摂取可能です |
| 手術当日 準備 | 点滴、着替えなどを行い入室を待ちます |
| 手術当日 手術 | 全身麻酔で手術を行います |
| 手術当日 術後 | ICUまたは病室に戻ります 寝返りは許可します |
| 手術翌日 | コルセット装着の上、歩行、リハビリ開始します 飲食も可能です |
| 術後1週前後 | 退院許可します |
| 術後2週前後 | 事務作業、軽作業を許可します |
| 術後4週前後 | 軽いジョギングを許可します |
| 術後8-12週 | スポーツ競技、重労働復帰を許可します |
*これは目安であり、術後経過、患者様の状態に応じて適宜変更します
MEDに関するよくある質問
Q1 入院期間はどれくらいですか?
A1 手術後7日前後で退院される方がほとんどですが、柔軟に対応します。
Q2 手術後、日常生活やスポーツ、仕事に戻れるのにどれくらいかかりますか?
A2 手術後数日、遅くとも2~3週間で症状の改善が実感され、さらに3週間経つと症状の波も安定し、日常生活には支障なくなってきます。術後2,3ヶ月で筋力、柔軟性がつけば競技スポーツ、重労働も可能になります。
Q3 MEDは保険適用ですか?
A3 レーザー治療とは違い、保険適用です。
Q4 MEDをすればヘルニアが治るのですか?
A4 神経に直接ダメージを与えているヘルニアを取り除くので、もちろん症状は改善します。しかし、しびれ・麻痺は痛みに比べて改善しにくいこと、どのような手術方法を選択しても再発しうることから「完治」はありません。これは、椎間板およびその周囲の組織が健常な人よりも生まれつき弱いと考えられるためで、この事実は手術をしても帰ることはできません。
Q5 再発しないようにするにはどうしたらよいですか?
A5 完全に防ぐ手立てはありませんが、大切なことは体重を増やさないこと、体幹筋力をつけること、柔軟性を向上させること、腰に負担をかける動作を避けることがあげられます。
脊椎圧迫骨折
脊椎圧迫骨折の新しい治療法ーBKP(バルーンカイフォプラスティ)ーの紹介
脊椎圧迫骨折は、ころんで尻もちをついたり、重いものを持ったり、腰を捻ったりするときに起こる背骨のケガです。あまり痛くないこともありますが、通常は、立ち上がりや寝返りなどで腰が痛くなります。もちろん痛みが強くて立つことができないこともありますが、立ってしまえばあまり痛くないということもあります。
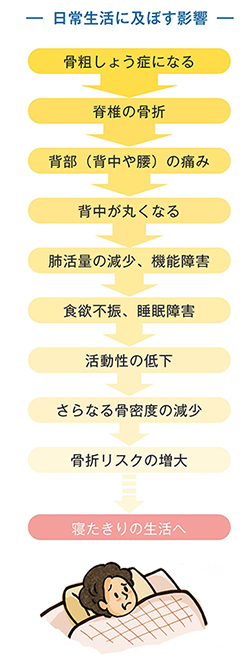
初期診断・治療が適切になされると大半の方は手術せずに改善します。しかし、適切な対応をしても一部の方は骨癒合せず、いつまでも動き始めの痛みが改善されず、生活に支障をきたし、中には寝たきりになるケースもあります。
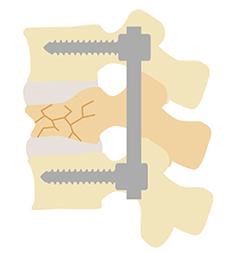
このような方に対してはこれまで、金属を用いた固定術という手術を行うことが一般的でした。この方法は様々なタイプの骨折に対応できる優れた方法である反面、傷が大きく金具が入るため、体への負担が大きいという欠点があります。そのため、合併症の多い患者様は手術を断念せざるを得ないこともありました。
しかし、近年、体への負担がとても少ないBKP(バルーンカイフォプラスティ)という手術が日本でも保険適応になりました。わずか5mmの傷が2箇所、手術時間は30分程度、出血もごく少量、傷にガーゼも当たりません。
さらに翌日から歩行でのリハビリが可能で、ケガする前に歩行できた方であれば、1週間で退院できます。
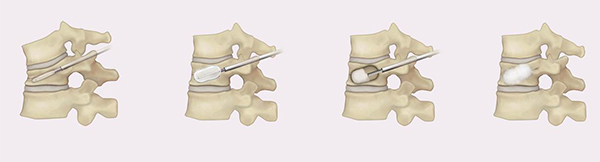
ただ、制度上この手術方法を行える医師が制限されており、どこでもこの治療を受けられるわけではありません。 骨折のタイプや患者様の全身状態によっては適応にならないこともありますが、コルセット治療をしていてもなかなか良くならない方や、まだ治療していない方は是非一度当院整形外科にご相談ください。
日本脊椎脊髄病学会ホームページ
日本脊椎脊髄病学会ホームページに脊椎外科専門医(指導医)のリストがあります。












